Alvorlige konsekvenser af styrelses urealistiske anbefalinger
- Håndteringen af lavdosis-CT-sagen er blevet kaldt den største forvaltningsskandale i regionernes historie, skriver Agnete Hedemann Nielsen og Ulrich Fredberg i denne kronik, hvor de gennemgår sagen og kommenterer de divergerende meldinger, der efter sommerferien er kommet fra henholdsvis Danske Regioner/PLO og Sundhedsstyrelsen.
Lungekræft en er af de hyppigste og alvorligste kræftsygdomme, der rammer knap 5.000 patienter årligt i Danmark, hvoraf ca. 3.700 dør. Tidlig diagnostik er helt afgørende for prognosen.
Skribenter

Agnete Hedemann Nielsen
tidl. ledende overlæge,

Ulrich Fredberg
tidl. ledende overlæge, medlem af regionsrådet, folketingskandidat (V)
For at stille lungekræftdiagnosen tidligere fik de praktiserende læger i Silkeborg i slutningen af 2015 mulighed for at henvises til patienter med vage (hverdagsagtige) symptomer, der gav en lille mistanke om lungekræft til lavdosis CT-skanning af brystkassen. Tidligere var eneste billeddiagnostiske mulighed henvisning til røntgen af lungerne, der overser 25 procent af lungekræfttilfældene.
Ingen forbedringstiltag i det danske sundhedsvæsen har medført så stor debat som ”lavdosis-CT-skanningssagen fra Silkeborg”.
Debatten er endnu engang blusset op pga. det, de fleste opfatter som uenighed mellem Danske Regioner-PLO (Praktiserende Lægers Organisation) og Sundhedsstyrelsen.
I det følgende gennemgås sagen.
Det er velkendt, at kræftdiagnoser stilles i tre diagnostiske spor:
- spor: Alarmsymptomer, for eksempel blodigt opspyt, der henvises til de specifikke kræftpakker
- spor: Alvorlige uspecifikke symptomer, for eksempel vægttab, der henvises til diagnostisk pakkeforløb for uspecifikke symptomer, der kunne være kræft og
- spor: Vage (almindelige) symptomer, for eksempel skuldersmerter hos en ryger, der udredes hos egen læge
Ca. 1/3 af lungekræftdiagnoserne stilles i hvert af de tre diagnostiske spor (se fig. 1).

De praktiserende læger havde før 2015 ikke anden mulighed for billeddiagnostik af brystkassen til patienter i det 3. diagnostiske spor end at henvise til røntgen af lungerne (2). Det vil sige ved hverdagssymptomer, hvor der blot er en lille mistanke om lungekræft, og hvor andre diagnoser er langt mere sandsynlige (”low risk but not no risk”). Hvis lungekræft er blandt de mest sandsynlige diagnoser, henvises til den fulde lungekræftpakke med højdosis CT af lungerne og øvre del af maven og med injektion af kontrast (HDCT) i det 1. diagnostiske spor.
Diagnostisk Center, Regionshospitalet Silkeborg (DCS) er af Region Midtjylland udnævnt til regionens udviklingshospital og har til opgave at ”skabe hensigtsmæssige patentforløb” og ”udvikle de praktiserende lægers hospital”. Ultimo 2015 tilbød DCS i forlængelse af regeringens ”Jo før Jo bedre-plan”, at de praktiserende læger efter en lægefaglig individuel helhedsvurdering – som første sted i verden - kunne henvise patienter direkte til lavdosis CT-skanning (LDCT) i stedet for røntgen af lungerne i det 3. diagnostiske spor.
Resultaterne i Silkeborg blev hvert år i perioden 2016-2020 landets klart bedste med langt flere lungekræftpatienter diagnosticeret i de tidlige stadier og langt færre i de sene stadier (3).
Resultaterne svarede overraskende til resultaterne fra de store internationale lungekræftscreeningsstudier (NELSON)(4) med LDCT, der reducerede dødeligheden for lungekræft med 24 procent.
De praktiserende lægers individuelle helhedsvurderinger omfatter foruden alder og tobaksforbrug også andre sygdomme, medicinforbrug, livslængde, arbejde, dispositioner, uddannelse, køn, etnicitet, social og psykisk status mm. (5). Man gør sig internationalt overvejelser om at få praktiserende læger til at henvise patienter til lungekræftscreening med LDCT for at få fat i flere relevante patienter, da den individuelle helhedsvurdering er langt mere effektiv end en udvælgelse alene på alder og rygestatus (5).
Opgørelserne over udvikling af anvendelse af røntgen til lungerne, LDCT og HDCT i Region Midtjylland og Silkeborg viser, at hvis andre hospitaler i Region Midtjylland skulle have samme resultater som Silkeborg, skulle der laves ca. 19.000 yderligere CT-undersøgelser i regionen (6).
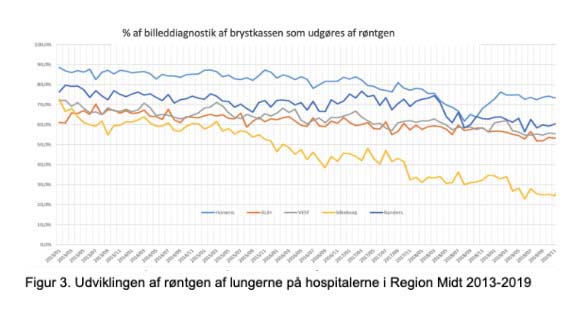
Det samlede antal billeddiagnostiske undersøgelser af brystkassen i Silkeborg var let stigende fra 2013-2019. Antallet af røntgen af lungerne blev mere end halveret (fra 70 procent til 25 procent, se fig. 3), mens der kom en tilsvarende stigning i antallet af LDCT (og en mindre stigning i HDCT), som tegn på, at LDCT erstattede røntgen.
Silkeborg fik i 2020 trods de overbevisende resultater påbud om at stoppe tilbuddet om LDCT til de praktiserende læger, da hospitalsledelsen og regionsledelsen anså tilbuddet for at være ”en brist i patientsikkerheden”. Region Midtjylland henholdt sig til en mail fra Sundhedsstyrelsen, der på baggrund af en udtalelse fra formanden for Dansk Lungecancer Gruppe (DLCG) fastslog, at ”alle med mindste mistanke skal henvises til lungekræftpakken” (HDCT) som konsekvens af, at man mente, at mistanken ikke kan gradbøjes. Trods de praktiserende læger (og hospitalslæger) naturligvis bøjer mistanken mange gange hver dag.
Formanden for DLCG oplyste senere, at han var blevet misforstået, og at alle med mindst mistanke alligevel ikke skal henvises til Lungekræftpakken. Formanden ”anerkender upræcis gengivelse” og ”det har ikke været vores hensigt” (7).
Sundhedsstyrelsen skrev 28.2.2020, at de var på linje med DLCG, men også Sundhedsstyrelsen ændrede efterfølgende anbefalingerne til, at alle med mindste mistanke ikke skal henvises til den fulde lungekræftpakke med HDCT, men at det afhænger af de praktiserende lægers vurdering.
Silkeborg måtte derfor primo 2020 stoppe tilbuddet til de praktiserende læger. Året efter fremgår det af DLCG´s årsopgørelse, at resultaterne for Silkeborg i 2021 var faldet tilbage til landsgennemsnittet (se fig. 5).

På fire af hospitalerne i Region Midtjylland blev der lavet opgørelser, der samstemmende viste, at der i ca. halvdelen af alle henvisninger til røntgen af lungerne er en mindre mistanke om lungekræft. Der foretages ca. 600.000 røntgen af lungerne om året svarende til, at der i henhold til ovennævnte opgørelser hvert år er 300.000 henvisninger til røntgen af lungerne, der indeholder oplysninger med en ”mindste mistanke om lungekræft”, og som ifølge Sundhedsstyrelsen skal udløse en HDCT. Der kan laves ca. seks-syv røntgen af lungerne i timen, ca. seks LDCT i timen og ca. to-tre kontrastforstærket HDCT i timen. Pga. kontrastindgiften skal der være dobbelt radiografbemanding ved HDCT, der således er mange gange mere tidskrævende end LDCT og røntgen.
Ifølge Sundhed.dk (8) udløser 1.000 HDCT én strålingsudløst cancer. I det 3. diagnostiske spor er incidensen for lungekræft er 2,5 procent hos patienter, der henvises til LDCT efter en individuel helhedsvurdering. I denne gruppe vil 1.000 HDCT finde én ekstra lungecancer, som ikke kan ses på LDCT.
Der synes således ikke at være hverken patientfordele eller samfundsøkonomiske fordele ved at udskifte LDCT med HDCT i et lav-incidensområde som det 3. diagnostiske spor.
Lungekræftscreening med LDCT er anvendt i lignende patientpopulationer oftest med 0,9-2,7 procent lungecancer (5).
29.6.2022 udsendte Danske Regioner og Praktiserende Lægers Organisation en meddelelse om, at alle praktiserende læger pr 1. 7. 2022 får adgang til at henvise til CT-skanninger i det 3. diagnostiske spor (9). Ordinationen skulle bl.a. tage hensyn til stråledosis. Det blev tolket som ”fremover kan praktiserende læger henvise patienter med vage kræftsymptomer til scanning, som man tidligere gjorde i Silkeborg” (10).
Sundhedsstyrelsen, der havde fået en million kroner af Region Midtjylland til at lave en Medicinsk TeknologiVurdering (MTV) om anvendelsen LDCT i det 3. spor med henblik på at udrulle det til hele landet, meddelte seks uger senere, at man opgav at lave en MTV pga. manglende videnskabelig dokumentation for anvendelse af LDCT i det 3. spor. I en vanskeligt forståelig formulering anfører Sundhedsstyrelsen, at alle med mindste mistanke alligevel skal henvises til kontrastforstærket HDCT (11).
Dette trods Sundhedsstyrelsen som ovenfor nævnt tidligere havde udtalt det modsatte, og Søren Brostrøm i august 2021 afviste (12), at praktiserende læger kan få mulighed for at henvise frit til CT-scanning i alle regioner som del af udredningen af patienter med vage symptomer, da det ville kræve ressourcer, som sundhedsvæsenet ikke har. ”Der er allerede kapacitetsproblemer”, lød argumentet. Det blev vurderet, at ”anbefaling fra Sundhedsstyrelsen vil føre til en eksplosion i pakkeforløb” (13).
Ingen steder i landet henvises alle patienter ”med mindste mistanke om lungekræft” til lungekræftpakken, da det, som Brostrøm forudsagde, vil kræve en betydelig investering i nye CT-skannere og langt flere radiografer, der allerede i dag er en mangelvare.
Det danske sundhedsvæsen er i en historisk krise.
De praktiserende læger kommer til at spille en afgørende rolle i at bringe sundhedsvæsenet på fode igen.
- Der skal dels ansættes langt flere praktiserende læger, der vil komme til at overtage flere og flere opgaver fra hospitalerne.
- Sygehusene skal være bedre til at servicere almen praksis (bl.a. med mulighed for at henvise direkte til de forskellige billeddiagnostiske muligheder inkl. HDCT og LDCT afhængig af mistanke og stråledosis.
- Dobbeltgatekeeping (”visitationsfiltre”), hvor praksislægernes henvisninger skal godkendes af hospitalslæger, bør afskaffes, da det ofte ikke har anden effekt end forlænget ventetid og øge bureaukratiet(10). Evt. uenighed afklares naturligvis ved personlig (telefon)kontakt.
- Der skal etableres langt bedre mulighed for at henvises til fokuserede undersøgelser (Ja/Nej-klinikker), hvor der kun svares på det specifikke spørgsmål, den praktiserende læge efterspørger.
Tilbuddet om LDCT til de praktiserende læger er således et succesrigt eksempel på et udbygget samarbejdet mellem hospitaler og de praktiserende læger, der herved overtager en af opgaver fra hospitalerne – uden det koster ekstra arbejde hos de praktiserende læger og samtidig giver et langt bedre patientforløb – uden det koster samfundet ekstra.
Det virker derfor uhensigtsmæssigt, at mens Danske Regioner og PLO i klar tale kan blive enige om en hensigtsmæssig diagnostik for lungekræft til dokumenteret gavn for patienter og sundhedsvæsenet(14), så skifter Sundhedsstyrelsens anbefalinger, så de nu (så vidt det forstås af deres skrivelse) tilråder en ordning, der siden 2020 har resulteret i langt dårligere resultater, og som vil lægge et urealistisk stort beslag på de sparsomme personaleressourcer i et presset sundhedssystem, præcis som Søren Brostrøm i 2021 advarede om (8).
En uvildig undersøgelse af forløbet er en nødvendighed for at placere ansvaret for de døde pga. den forkerte beslutning om at stoppe LDCT og sikre erstatning til patienter i Silkeborg med forsinket lungekræftdiagnostik, da de siden 2020 først har fået en eller flere normale røntgen af lungerne inden diagnosen stilles.
Indtil da bør de ansvarlige i Sundhedsstyrelsen snarest overveje, om man kan formulere en vejledning for udfasning af røntgen ved den mindste mistanke om lungekræft og erstatte røntgen med LDCT og HDCT i de patientgrupper, hvor ressourceforbrug og strålingsrisiko er afpasset efter sandsynligheden for at finde lungekræft. De alvorlige konsekvenser af de hidtil urealistiske anbefalinger er klart demonstreret overfor (se figur 5).
Referencer
- General practice, urgent referral and time to diagnosis: a population-based GP survey and registry study. BMC Cancer 2014 Aug 30;14:636 og Ugeskrift for Læger 16.12.2020.
- Rapport. Kræftudredning uden for kræftpakkerne. Analyse: Hvordan fungerer udredningen i almen praksis og i diagnostisk pakkeforløb? Det nationale forsknings- og analysecenter for velfærd VIVE 2019.
- Årsrapporter 2014-2021. Dansk Lungecancer Gruppe.
- Eksperter: Silkeborg-modellen kan styrke kampen mod lungekræft. Altinget 22.6.2020.
- Earlier diagnosis of lung cancer. Review. Cancer Treat Res Commun. 2022;31:100561.
- Henrik Møller, Regionernes Kliniske Kvalitetsudviklings Program (RKKP).
- Lungecancergruppe ville ikke have skærpede retningslinjer. Dagens Medicin, 9.10.2020.
- Røntgenstråler og risici. Stråling, kræftrisiko, tabel. Sundhed.dk, 24.4.2020.
- Ensartet adgang til undersøgelser skal styrke tidlig opsporing af kræft. Danske Regioner 7.7.2022.
- Oprejsning til fyret overlæge: Omstridt scanning bliver nu blåstemplet. DK Sundhed. 5.8.2021.
- Notat vedr. indstilling af udarbejdelse af Nationale kliniske anbefalinger for udredning af patienter med symptomer fra lungerne. Sundhedsstyrelsen 17.8.2022.
- Hver anden kræftramte venter for længe på undersøgelse. Kræftpatienter bliver sendt rundt i systemet, og det kan have fatale konsekvenser, siger Kræftens Bekæmpelse. Berlingske Tidende, 5.8.2021.
- Anbefaling fra Sundhedsstyrelsen vil føre til en eksplosion i pakkeforløb. Onkologisk Tidsskrift 20.11.2021.
- Community diagnostic centres: bringing diagnostics closer to home. British Journal of General Practice 2021; 71 (713): 534-535.
- Oprettet den .
